ADRENALINA EN ANESTESIA LOCAL
Realitzat per: Joan Figueras (BCN)
Alex Vergés (BCN)
Xavi Rodríguez (BCN)
Moltes gràcies als tres!!!!!
INTRODUCCIÓN
La adrenalina es conocida con varios nombres: adrenalina, suprarrenina, epinefrina. la noradrenalina también se conoce como levarterenol, norepinefrina.
El nombre químico es (L)-1-(3,4-dihidroxifenil)-2-metilamino-etanol
Las sustancias que provocan respuestas fisiológicas similares a las producidas por los nervios adrenérgicos simpáticos son conocidos como agentes adrenérgicos.
Durante los últimos 5000 años la hierva ma huang ha sido usada en China para el tratamiento de enfermedades respiratorias, entre otras cosas. Aún antes de que fuera descubierto el principio activo de la medula suprarrenal, la adrenalina, fue aislado del ma huang un alcaloide, la efedrina. En 1895, Oliver y Schäfer demostraron la acción constrictora de los extractos suprarrenales. Esto fue seguido por la purificación del extracto y por la identificación y síntesis de la adrenalina por Abel, Von Fürth, Takamine y Stolz. En 1910, en el estudio clásico de Berger y Dale se describieron muchas de las relaciones básicas entre la estructura química y la actividad adrenérgica. Aproximadamente en 1925, Chen y Schmidt redescubrieron la adrenalina y la introdujeron en la práctica médica occidental. En 1948, Ahlquist describió el método de clasificación de los agentes adrenérgicos según su capacidad para activar un mecanismo receptivo adrenérgico dual. Esta clasificación tenía implícito el concepto de que hay dos receptores adrenérgicos diferentes llamados alfa y beta
Químicamente la mayor parte de las drogas adrenérgicas están relacionadas con la ß-feniletilamina; farmacodinámicamente, la adrenalina es el prototipo. Algunos de estos agentes se encuentran en la naturaleza, pero todos ellos pueden ser preparados sintéticamente.
Los agentes adrenérgicos pueden ser clasificados en dos grupos generales:
1) de acción directa . Aquellos cuyo sitio de acción es idéntico al del neurotransmisor adrenérgico (la desnervación postganglionar, quirúrgica o farmacológica, no reduce su actividad).
2) de acción indirecta . Aquellos cuya actividad depende de una terminación nerviosa adrenérgica postganglionar intacta (la desnervación puede reducir o nulificar su actividad).
La adrenalina y la noradrenalina (levarterenol) están íntimamente asociados con la transmisión neuroefectora adrenérgica.
Tanto la adrenalina como la noradrenalina se encuentran en forma natural en la medula suprarrenal. Las proporciones en que se encuentran cada uno en los extracto de medula suprarrenal son variables. En la mayoría la proporción es aproximadamente de 85 % de adrenalina y 15 % de noradrenalina. Durante la niñez predomina la noradrenalina.
Indicaciones
El efecto más importante en el campo de la Odontología, se lleva a termino sobre los receptores alfa que predominan a nivel del periodonto, mucosa y submucosa bucal, produciendo la constricción de la musculatura de las arteriolas y vénulas de la microcirculación local.
La asociación de un vasoconstrictor a la solución anestésica obedece a varias razones:
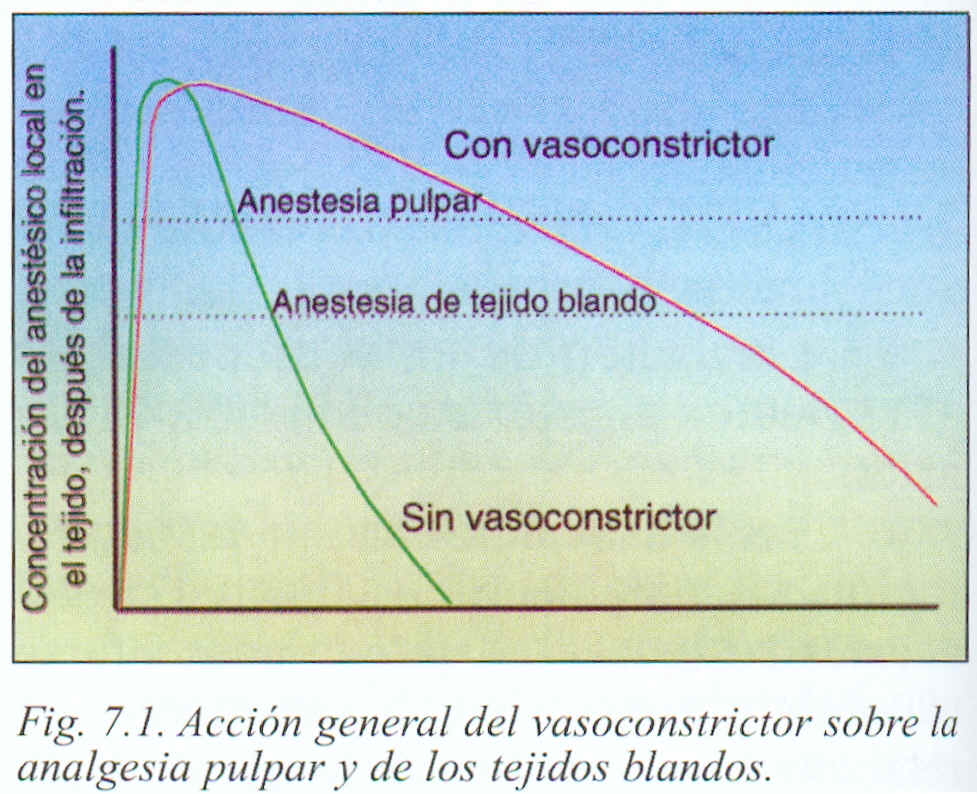
-la asociación de un vasoconstrictor enlentece la absorción del anestésico local. De esta forma puede aumentarse el efecto anestésico básicamente en relación con la duración de acción pero también un cuanto a la intensidad del bloqueo; esta acción se produce tanto a nivel pulpar como en los tejidos blandos.

-Otro efecto beneficioso es el aumento de seguridad ya que al necesitarse dosis menores de anestésico local disminuimos la toxicidad. Al ser una absorción lenta y gradual, los niveles en sangre de anestésico local nunca llegarán a ser lo suficientemente altos como para que tengan efectos sistémicos negativos en nuestro organismo.
-Otras ventajas como el hecho de obtener una zona isquémica, lo que es de gran importancia en la mayoría de tratamientos odontológicos (muy especialmente en los quirúrgicos) ya que favorece enormemente estos tipos de tratamientos. A esto se debe sumar la facilidad de la hemostasia aunque también se ha descrito la existencia adversa de un "fenómeno de rebote" debido a la administración de dosis superiores de anestésico local. Este fenómeno originará una vasodilatación y, muy posiblemente, una complicación de tipo hemorrágico en el postoperatorio.
Mecanismo de acción
La adrenalina y la noradrenalina están contenidas en células diferentes y son liberadas por la acetilcolina, en su papel de transmisor químico, mediante impulsos de las fibras autónomas preganglionares que llegan a las células medulares.
Se considera al receptor adrenérgico como el sitio primario de acción de los mediadores adrenérgicos. El receptor debe ser considerado como perteneciente a la célula efectora más que a la terminación nerviosa. La desnervación no inactiva la respuesta receptora a la adrenalina, sólo aumenta la reactividad. También hay prueba de que el mecanismo receptivo está presente antes de que se establezca la inervación y de que puede hacerse que ciertas células efectoras que no poseen inervación adrenérgica respondan característicamente a la adrenalina y a otros agentes adrenérgicos.
La adrenalina y los compuestos relacionados producen efectos adrenérgicos que son tanto excitadores como inhibidores. Aquellas respuestas atribuidas a la activación de un receptor alfa son primariamente excitadoras, con la excepción de la relajación intestinal. Aquellas respuestas atribuidas a la activación de un receptor beta son primariamente inhibidoras, con la excepción de los efectos estimulantes miocárdicos.
|
ÓRGANO / TEJIDO |
RECEPTOR |
EFECTO |
|
Miocardio |
Beta 1 |
Estimulador |
|
Vasos coronarios |
Alfa |
Constricción |
|
Vasos mm.esqueléticos |
Beta 2 |
Dilatación |
|
Vasos cutáneos |
Alfa |
Constricción |
|
Vasos viscerales |
Alfa |
Constricción |
|
Bronquios |
Beta 2 |
Relajación |
TABLA 1. Efectos de la estimulación de los receptores adrenérgicos alfa y beta.
La adrenalina es el activador más potente de los receptores alfa, es 2 a 10 veces más activa que la noradrenalina y más de 100 veces más potente que el isoproterenol.
EFECTOS SOBRE LOS SITEMAS
La incorporación de anestésicos con adrenalina entraña un beneficio no despreciable, pero también un cierto riesgo, ya que pueden producir una serie de efectos sistémicos no deseados en forma de excitación, básicamente a nivel cardíaco, del sistema nervioso central y de la musculatura lisa periférica.
Resistencia y flujo sanguíneo
La adrenalina y la noradrenalina constriñen la mayor parte de las arterias y las venas. Los vasos "grandes", sin embargo, no tienen un control significativo sobre el flujo periférico o sobre la resistencia. Únicamente las porciones terminales del árbol arterial, las arterias pequeñas, las arteriolas o los esfínteres precapilares, debido a su tamaño pequeño y gran número, controlan el flujo sanguíneo periférico. La adrenalina puede producir vasoconstricción, vasodilatación, o ambas cosas, dependiendo del lecho vascular de que se trate
Áreas cutáneas
El lecho vascular cutáneo es constreñido por la adrenalina. En el hombre, es conocida la prolongación de la anestesia local mediante la inyección simultánea de adrenalina.
Membranas mucosas
La adrenalina produce vasoconstricción en las membranas mucosas. Esta es la base del conocido efecto descongestionante nasal de la droga. La constricción primaria producida por la adrenalina es seguida usualmente por un periodo de congestión. Esto es debido en parte a una hiperemia reactiva y en parte a vasodilatación directa residual.
Músculo esquelético
La inyección intraarterial de pequeñas dosis de adrenalina (0.1 ug) produce vasodilatación de los vasos sanguíneos del músculo esquelético. Con dosis mayores (1 a 10 ug) hay una fase inicial de constricción seguida por dilatación. Para que una respuesta vasodilatadora o vasoconstrictora ocurra depende de la dosis administrada. Esta diferencia puede depender de la proporción de receptores alfa y beta que son activados por una dosis especifica de catecolamina.
Flujo sanguíneo renal
La adrenalina y la noradrenalina aumentan la resistencia total al flujo a través del riñón por una acción directa. Cuando se inyectan en la arteria renal estas dos catecolaminas producen una disminución marcada en el flujo sanguíneo renal. Con dosis suficiente, ocurre un cese del flujo sanguíneo renal total; esto puede ocurrir por minutos o por horas debido a que las drogas se ven atrapadas por la vasoconstricción. Después de la inyección intravenosa, aún tiene lugar la reducción en el flujo sanguíneo a través del riñón a pesar del aumento en la presión arterial sistémica. El riñón es capaz de mantener un flujo sanguíneo muy constante en presencia de cambios en la presión arterial desde 80 hasta 200 mm Hg. Este fenómeno de autorregulación puede implicar una constricción activa de arteriolas glomerulares. La constricción producida por la difusión intravenosa de adrenalina y noradrenalina desaparece pronto, dejando sujeto el flujo renal a la presión arterial elevada. El lecho vascular renal parece no poseer mecanismo receptor para la vasodilatación adrenérgica. Los cambios en el flujo sanguíneo renal se reflejan en el gasto urinario. Durante el efecto constrictor agudo, el flujo urinario cesa. Cuando el flujo aumenta, debido a la presión elevada, el gasto urinario aumenta. Se ha visto que la desnervación incrementa la sensibilidad vascular renal a la adrenalina.
En el hombre, la adrenalina reduce el flujo sanguíneo renal desde 1,500 hasta 90 ml por minuto, mientras que la noradrenalina lo reduce hasta 1,200 ml por minuto. Cuando se administra la droga por inyección intramuscular o intravenosa continua, aumenta la resistencia renal, lo cual se manifiesta por la disminución en el flujo plasmático renal. La fracción de filtración primero aumenta, probablemente por constricción de las arteriolas eferentes, y a continuación disminuye, debido al cierre de nefronas activas. Además, hay cambios en la excreción de sodio y potasio, siendo sendas disminuidas. La adrenalina puede producir antidiuresis por un efecto central mediado por la hipófisis posterior. Esta acción aparece después de que la circulación renal ha regresado a un estado normal.
Miocardio y gasto cardiaco
La adrenalina provoca tres respuestas distintas en el corazón:
1) aceleración cardiaca a través del nodo sinoauricular (efecto cronotrópico).
2) aumento en la fuerza de contracción (efecto inotrópico).
3) alteraciones en la función rítmica del ventrículo (extrasístoles ventriculares, taquicardia y fibrilación potencial).
La principal prueba de que estas respuestas son separadas y distintas, es el hecho de que otras drogas las afectan diferentemente.
Bajo la influencia de la adrenalina, la sístole ventricular se vuelve más rápida y de mayor fuerza. la duración de la sístole se acorta y la relajación diastólica se hace más rápida. Este tipo de acción inotrópica es independiente de la frecuencia cardiaca y es un efecto adrenérgico específico.
El efecto de la adrenalina sobre el gasto cardiaco no puede establecerse categóricamente. Tanto la acción inotrópica como la cronotrópica tenderán a aumentar el gasto. Sin embargo, si la frecuencia aumenta demasiado, el gasto puede disminuir debido a un tiempo insuficiente para el llenado ventricular. Además de reflejar la acción impulsiva del corazón, el gasto cardiaco depende del retorno venoso y de la resistencia del sistema arterial periférico. En el hombre, la adrenalina aumenta el gasto y la noradrenalina puede disminuirlo. La relación entre la adrenalina y el gasto cardiaco puede resumirse de la siguiente manera:
-La acción inotrópica, y hasta cierto punto la acción cronotrópica, de la adrenalina tiende a aumentar el gasto cardiaco.
-La respuesta vascular periférica a la adrenalina determina ulteriormente el gasto, con la vasoconstricción tendiendo a disminuirlo y la vasodilatación tendiendo a aumentarlo.
-El volumen sanguíneo y el estado físico también modifican el gasto.
Presión arterial
La adrenalina actúa de forma similar sobre los receptores adrenergicos alfa y beta, aunque predominantemente sobre los beta. También se ha utilizado noradrenalina que es activa sobre los receptores alfa y beta-1, pero no sobre los beta-2; en esta caso el efecto predominante es sobre los alfa (90%),
La intensa activación beta de la adrenalina produce taquicardia que sobrepasa cualquier disminución vagal de la frecuencia debido a elevación en la presión arterial. la noradrenalina es mucho menos activa que la adrenalina para aumentar la frecuencia cardiaca, de manera que la respuesta usual a la noradrenalina es un incremento de la tensión arterial y una bradicardia vagal refleja. la adrenalina aumenta el gasto cardiaco debido a un aumento en el retorno venoso y la noradrenalina lo disminuye, debido a una disminución en este retorno. Además, la estimulación miocárdica contribuye al efecto constrictor de la adrenalina.
Debe tenerse en mente que la cantidad de amina administrada alterará la respuesta. Aunque una pequeña dosis de adrenalina puede actuar como vasodilatador general y producir solamente taquicardia, las dosis grandes pueden aumentar la resistencia periférica y la presión arterial media y causar bradicardia refleja.
La adrenalina, a dosis empleadas en Odontología, sólo estimularía a los receptores alfa a nivel local. En cambio produce unos efectos sistémicos por estimulación beta que se traducen por un aumento del trabajo cardíaco con taquicardia, y un aumento de presión arterial sobre todo de la sistólica, motivada por el incremento de la frecuencia y de la fuerza de contracción del corazón; la presión diastólica queda inalterada o llega a disminuir debido a la vasodilatación de los vasos de la musculatura. Debe remarcarse que con las dosis empleadas habitualmente estos efectos sistémicos no se notan.
Bronquios
La acción de la adrenalina sobre los receptores beta-2 repercute en forma de bronco dilatación. Este músculo tiene receptores beta adrenergicos. En el humano en condiciones de salud, la relajación de los bronquios tiene poco efecto en la actividad respiratoria. Solo en presencia de constricción bronquial, la relajación produce un aumento notable en el volumen de intercambio. Se trata pues de una acción no perjudicial, y beneficiosa para los asmáticos, que no posee la noradrenalina.
Sistema Nervioso Central
Con dosis pequeñas los efectos son escasos. Con dosis mayores, tanto la adrenalina como la noradrenalina, hay efectos estimulantes de la corteza cerebral y la medula pudiendo provocar excitación, aprensión, cefalea y temblores.
Metabolismo
La estimulación adrenalítica resulta costosa en términos de requerimientos hísticos de oxígeno, ya que puede aumentar el consumo total del organismo en un 20-30 %; la eficacia cardiaca probablemente este disminuida, a pesar de que el gasto cardiaco está elevado, pues la captación de oxígeno extra esta desproporcionada al aumento de trabajo inducido.
En el organismo como un todo, la adrenalina tiene una acción calorígena. hay tres formas en las puede obtenerse esta respuesta:
1) Acción estimulante sobre el metabolismo celular, aumentando de este modo el consumo de oxígeno tisular.
2)Una acción que resulta de, o está asociada con, la glucogenólisis (a nivel hepático y muscular) y la hiperglucemia.
3)Un efecto secundario resultante de la acción cardiovascular de la adrenalina.
Toxicidad
Las dosis terapéuticas usuales de adrenalina pueden producir lo que pudiera llamarse efectos tóxico menores. Los síntomas usuales son ansiedad, temblor, cefalea, miedo y palpitaciones. Estos son transitorios y no se consideran de peligro. Los efectos tóxicos de la sobredosificación o de la inyección intravenosa inadvertida son de tres clases:
- La presión arterial elevada pude causar hemorragia cerebrovascular.
-A causa de la constricción periférica y de la estimulación cardiaca, el edema pulmonar debido a hipertensión pulmonar arterial puede ser la respuesta tóxica mortal a la adrenalina.
-Causa de muerte es la hiperirritabilidad ventricular.
Destino en el organismo
La adrenalina se inactiva rápidamente por la enzima catacol-o-metil transferasa (COMT) que reemplaza el átomo de hidrogeno del grupo hidroxilo en la posición meta por un grupo metilo. La deaminación oxidativa por la monoaminooxidasa (MAO) juega un papel secundario en su inactivación. De estos dos procesos resulta la aparición de ácido 3-metoxi-4-hidroximandélico en la orina. El nivel de esta sustancia en la orina es una prueba útil en el diagnóstico del feocromocitoma. Grandes cantidades de adrenalina y noradrenalina aparecen en la orina en el curso de dicho trastorno.
Antagonistas
Los efectos alfa de la adrenalina son antagonizados por los agentes bloqueadores de los receptores adrenergicos alfa; los efectos ß son antagonizados por los agentes bloqueadores de los receptores adrenergicos ß
Administración y dosis
Prácticamente la mayoría de anestésicos locales que tenemos a nuestro alcance, van acompañados de adrenalina a concentraciones que oscilan entre 1:50000 y 1:250000; las concentraciones mas aceptadas en el ámbito odontológico son las de 1:80000 y 1:100000. La acción a nivel local de la adrenalina solo se mantiene unos 30 minutos, siendo máxima en los 2-3 primeros. Se ha dicho que después de los 60 minutos dará paso a una reacción paradójica de hiperemia por vasodilatación.
Precauciones
La noradrenalina como vasoconstrictor cada vez tiene menos adeptos debido a que se han reportado casos de muerte por hipertensión arterial. Presenta también los inconvenientes a nivel local de ser una cuarta parte menos vasoconstrictora que la adrenalina y de tener una acción más corta.
Se ha polemizado mucho sobre la peligrosidad del uso de los vasoconstrictores tipo catecolaminas en determinados pacientes, especialmente los que presentan patología cardiovascular, coronariopatías e hipertensión grave. Por un lado estos vasoconstrictores no producen efecto nocivo directo sobre las estructuras cardiovasculares, pero la contraposición es que una analgesia local ineficaz genera (por el dolor y por el estrés) una secreción de adrenalina endógena superior a la inyectada con la solución anestésica. Si tenemos en cuenta que la reacción fisiológica de estrés provoca una secreción importante de adrenalina, es mejor conseguir una anestesia de calidad no escatimando la adrenalina.
La inyección de anestésico local con adrenalina da lugar a alteraciones hemodinámicas (aumento de la frecuencia y ritmo cardíaco), modificaciones que son mas intensas en los individuos que padecen una enfermedad cardiovascular de base. No obstante, éstos toleran bastante bien los cambios siempre y cuando la dosis administrada sea moderada.
A pesar de todo esto las recomendaciones que se aconsejan son de no sobrepasar una dosis máxima de adrenalina de 0,2 mg en el adulto sano, y de 0,04 mg en el cardiópata de riesgo. Un tipo de pacientes en los cuales se tiene que tomar medidas prudenciales son los que tienen, por su patología de base, concentraciones plasmáticas elevadas de catecolaminas endógenas (feocromocitoma) o de hormonas tiroideas. Hay que tomar atención especial al paciente hipertiroideo mal controlado puesto que la administración de adrenalina puede generarle arritmias cardiacas graves. Aunque la explicación para ambas patologías no es nada clara, ambas situaciones clínicas se suelen citar como "absolutamente contraindicadas" para la utilización de vasoconstrictores tipo catecolaminas.
La sobredosificación de adrenalina puede ocasionar sensación de ansiedad y aprensión, palidez y taquicardia a lo que puede seguir colapso circulatorio y síncope. En casos leves la recuperación es rápida, pero si aparece paro circulatorio hay que realizar masaje cardiaco (maniobras de RCP); puede ser necesario el uso del desfibrilador.
INTERACCIONES
Las interacciones farmacológicas con la adrenalina se pueden predecir con frecuencia. La cocaína y otros inhibidores de la recaptación potencian los efectos y la duración de la adrenalina exógena. El bloqueo alfa-1 preexistente puede provocar el fenómeno paradójico de la inversión de la adrenalina, ya que los efectos vasodilatadores beta-2 quedan desenmascarados. Los enfermos tratados con bloqueadores beta no selectivos pueden presentar respuestas alfa sin oposición. El bloqueo cardioselectivo (beta-1) no provoca estos efectos.
En anestesia general, también existen interacciones entre la adrenalina y el halotano, pudiendo producir arritmias.
BIBLIOGRAFÍA
·ANESTESIA ODONTOLÓGICA. Leonardo Berini Aytes y Cosme Gay Escoda. Ed. Avances. 2ª edición. MADRID 2000.
· ANESTESIA. Ronald D. Miller Editor. Ed. Harcourt Brace. 4ª edición. Vol. 1 y 2.
· MANUAL DE FISIOLOGÍA MÉDICA. William F. Gangong. Ed. El Manual Moderno.
· MANUAL DE BIOQUÍMICA. Prof. Dr. P. Karlson. Ed. Marin S.A. 3ª edición.